Ao contrário do que muitos pensam, a osteoporose não é uma doença exclusiva de pessoas idosas. Trata-se de uma doença osteometabólica, uma vez que a saúde óssea depende de hormônios como calcitonina, vitamina D e paratormônio que regulam o metabolismo do cálcio. Sendo assim, qualquer pessoa que tenha algum distúrbio no metabolismo ósseo pode vir a desenvolver fragilidade óssea.
A osteoporose é uma doença degenerativa que confere a seus portadores a condição de fragilidade de sua estrutura óssea. A doença está associada à diminuição de massa óssea e é a grande responsável pela alta incidência de fraturas em mulheres na fase pós-menopausa e nos idosos de ambos os sexos.
A Osteoporose é responsável por 1,3 milhões de fraturas por ano nos Estados Unidos, sendo 300.000 de quadril, 500.000 vertebrais, 200.000 de punho e 250.000 de colo do fêmur, que são as mais graves e fatais em 12-20% dos casos.
Segundo a Organização Mundial de Saúde, cerca de 40% das mulheres terão pelo menos uma fratura vertebral até os 80 anos; 15% das mulheres brancas terão uma fratura de quadril ao longo de suas vidas e 15% das mulheres brancas terão uma fratura de punho aos 50 anos ou mais.
O aumento da incidência da osteoporose parece ser proporcional ao envelhecimento da população e ao aumento da esperança de vida. Considerada hoje um problema de saúde pública no Brasil e no mundo, a osteoporose tem sido tema de vários estudos com o intuito de se encontrar a melhor solução para o problema.
Até o momento, a melhor forma de se evitar as complicações decorrentes da osteoporose é o diagnóstico precoce da perda de massa óssea. Inúmeros estudos têm demonstrado que quanto mais cedo for identificada e tratada, melhores serão os resultados a longo prazo no que diz respeito ao bloqueio do processo ou a um eventual ganho de massa óssea.
Atualmente o tratamento para a Osteoporose tem característica multifatorial, ou seja, a terapia contra a doença engloba uma combinação de fatores como suplementação de cálcio, terapia hormonal, vitamina D, medicação para melhor absorção do cálcio, além da prevenção contra traumatismos e quedas e, naturalmente, da prática de atividades físicas.
Tipos de Osteoporose
Osteoporose primária:
A osteoporose primária abrange mais de 95% dos casos de osteoporose em mulheres e, provavelmente, cerca de 80% em homens. A maioria ocorre em mulheres na pós-menopausa e em homens mais velhos.
Uma das principais causas da osteoporose é a falta de estrogênio, hormônio relacionado com o controle da ovulação. Particularmente, a redução rápida desse hormônio que ocorre na menopausa. A maioria dos homens com mais de 50 anos têm níveis mais altos de estrogênio do que as mulheres na pós-menopausa. Mas esses níveis também diminuem com o envelhecimento, e baixos níveis de estrogênio estão associados com a osteoporose em homens e mulheres.
A deficiência de estrogênio aumenta a degradação óssea e resulta em rápida perda óssea. Nos homens, baixos níveis de hormônios sexuais masculinos também contribuem para a osteoporose. A perda óssea é ainda maior se os níveis de ingestão de cálcio ou de vitamina D forem baixos.
Os baixos níveis de vitamina D resultam em deficiência de cálcio e aumento da atividade das glândulas paratireoides (secretoras do hormônio da paratireoide), que também podem estimular a decomposição dos ossos. Por razões desconhecidas, a produção de osso também diminui.
Um certo número de outros fatores aumenta o risco de perda de massa óssea e desenvolvimento de osteoporose em mulheres. Esses fatores de risco provavelmente também são importantes em homens. Pessoas que tiveram uma fratura em consequência da osteoporose correm um risco muito maior de terem mais dessas fraturas.
Osteoporose secundária:
Ocorre quando a osteoporose se dá de forma secundária a outra doença primária ou ao uso de algumas medicações. Exemplos de doenças que podem causar osteoporose secundária são a doença renal crônica e distúrbios hormonais (especialmente doença de Cushing, hiperparatireoidismo, hipertireoidismo, hipogonadismo, níveis elevados de prolactina e diabetes mellitus).
Exemplos de medicamentos que podem causar osteoporose secundária são corticosteroides, hormônios da tireoide, certos medicamentos de quimioterapia e anticonvulsivantes. O consumo excessivo de álcool ou cafeína e o tabagismo podem piorar a osteoporose pré-existente, mas improvavelmente a causam.
Osteoporose idiopática:
A osteoporose idiopática é um tipo raro de osteoporose. A palavra idiopática significa simplesmente que a causa é desconhecida. Esse tipo de osteoporose ocorre em mulheres na pré-menopausa, em homens com menos de 50 anos e em crianças e adolescentes que têm níveis normais de hormônios, níveis normais de vitamina D e nenhuma razão óbvia para terem ossos fracos.
Causas e fatores de risco
A osteoporose é conhecida como a doença silenciosa, por que usualmente não é possível sentir os sintomas da mesma. Por conta disso, grande parte dos doentes está sem tratamento. É importante que o profissional da Educação Física faça uma anamnese muito específica antes de prescrever o treinamento físico para seus alunos. Existem fatores de risco que, quando presentes, informam ao profissional que aquele indivíduo apresenta fragilidade óssea, o que exigirá um plano de treino adaptado a essa situação.
Assim, antes de iniciar o treinamento físico, o aluno deverá ser abordado pelo profissional com perguntas visando buscar pela presença ou não de algumas situações fisiológicas que indicam maior chance de fragilidade óssea, ou seja, os fatores de risco para a doença. A seguir, veremos os principais fatores de risco para a osteoporose, segundo a Sociedade Brasileira de Reumatologia:
- Menopausa: com a interrupção da menstruação ocorre diminuição drástica dos níveis de estrógeno, hormônio que protege a massa óssea, deixando o osso mais vulnerável e frágil. Assim, se sua aluna já não menstrua mais por estar na menopausa, ela está perdendo massa óssea e precisa de um treino específico e mais cuidados.
- Envelhecimento: a perda de massa óssea aumenta naturalmente com a idade, em homens e mulheres. Pessoas acima de 65 anos tem massa óssea menos resistente.
- Hereditariedade: a osteoporose é mais frequente em pessoas com antecedentes familiares, principalmente quando a mãe e avó apresentaram fragilidade óssea. Existem mais de 80 genes responsáveis pela osteoporose.
- Dieta pobre em cálcio: o cálcio é fundamental na formação óssea, 98% do cálcio de todo o nosso corpo encontra-se no osso. Sua obtenção a partir da alimentação é imprescindível para prevenir a osteoporose. Se seu aluno relata baixa ingestão de derivados de leite e não toma suplementação de cálcio, cuidado.
- Excesso de fumo e álcool: tem-se observado maior incidência de osteoporose entre as pessoas que consomem álcool e fumo em excesso.
- Imobilização prolongada: o exercício físico constitui um importante estimulo para a formação e o fortalecimento dos ossos. Grandes períodos de imobilização e a falta de exercícios podem levar à osteoporose.
- Medicamentos: alguns medicamentos, como os corticoides, em tratamentos de longa duração (mais de dois meses de uso de corticoides aumentam em 30% a chance de fraturas), favorecem a redução da massa óssea. Corticoides são muito utilizados em doenças reumáticas (artrites) e respiratórias (asma, bronquite, enfisema) e seu uso prolongado destrói as células que formam osso. Assim, os corticoides estimulam as células que reabsorvem o osso, levando a massa óssea a ficar pouco resistente e frágil.
Pelos que vimos, qualquer pessoa pode apresentar fragilidade óssea e não somente os idosos.
Um adolescente com asma que fez uso de glicocorticoides por três meses teve uma queda do skate e fratura exposta da tíbia por conta da fragilidade óssea causada pelo corticoide. Um homem de 34 anos após sofrer um acidente de moto ficou imobilizado por seis meses até sua recuperação e logo em seguida fraturou o fêmur, que estava frágil pela falta de stress mecânico durante tanto tempo.
Uma atleta de elite de ginástica artística, 20 anos de idade, deu entrada no Hospital São Paulo com fratura por fragilidade óssea. Como o atleta precisou reduzir muito o percentual de gordura e o estrógeno (hormônio que protege o osso) é dependente de gordura; ela então reduziu muito sua produção de estrógeno pela falta de gordura, parou de menstruar e ficou com o osso frágil.
Esses exemplos nos alertam para procurarmos os fatores de risco em todos os nossos alunos e não somente em idosos. Sempre que os fatores de risco estiverem presentes (quanto mais deles maior risco de fragilidade óssea) deveremos prescrever um treinamento físico adaptado e caprichar nos cuidados com esse aluno.
Diagnóstico
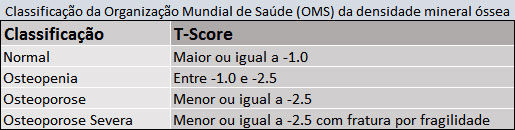
É possível fazer o diagnóstico da osteoporose sem qualquer exame, mas somente no caso de já existirem fraturas, as mais comuns são no punho (rádio) quadril (fêmur) e coluna (vertebra). Também pode ser feito o diagnóstico com base no exame de Densitometria óssea que acuse medida de baixa densidade mineral óssea por área pela técnica de absorciometria por raios-X com dupla energia (DXA). A densidade mineral óssea (DMO) é expressa em termos de grama de mineral por centímetro quadrado analisado (g/cm2).
Quando a DMO do indivíduo é comparada à de adultos jovens normais do mesmo sexo, obtém-se o escore T (Quadro 1). A diferença entre a DMO do indivíduo e o padrão normal é expressa por desvios padrão acima ou abaixo do valor comparado.
Assim, ao analisarmos um exame de densitometria óssea da coluna ou do fêmur de um aluno precisamos observar os valores do Escore T. Caso os mesmos estiverem em -2,5 para mais é considerada osteoporose naquele local analisado.
O exame de densitometria óssea está indicado nos seguintes casos:
- Mulheres com idade igual ou superior a 65 anos e homens com idade igual ou superior a 70 anos, independentemente da presença de fatores de risco;
- Mulheres na pós-menopausa e homens com idade entre 50 e 69 anos com fatores de risco para fratura;
- Mulheres na perimenopausa, se houver fatores de risco específicos associados a um risco aumentado de fratura, tais como baixo peso corporal, fratura prévia por pequeno trauma ou uso de medicamento (s) de risco bem definido;
- Adultos que sofrerem fratura após os 50 anos;
- Indivíduos com anormalidades vertebrais radiológicas;
- Adultos com condições associadas a baixa massa óssea ou perda óssea, como artrite reumatoide ou uso de glicocorticoides na dose de 5 mg de prednisona/dia ou equivalente por período igual ou superior a 3 meses.
Exames radiológicos, em especial radiografias da coluna vertebral, são indicados para diagnóstico de fraturas sintomáticas ou não, que aumentam em muito o risco de novas fraturas osteoporóticas, além de fazerem diagnóstico diferencial com outras doenças ósseas.
Além do diagnóstico clínico imediato (no caso de fraturas), da densitometria óssea e dos exames de raios x, também podem auxiliar muito no diagnóstico da doença a presença dos fatores de risco: idade avançada, menopausa nas mulheres, histórico familiar de osteoporose ou fraturas, baixa ingestão de cálcio, baixa estatura ou baixo peso, consumo excessivo de álcool ou café, fumo, uso crônico de alguns medicamentos, principalmente os corticoides, imobilização prolongada e sedentarismo.
Exercícios físicos e a Osteoporose
Ainda há controvérsias a respeito de quais modalidades, intensidades e frequências de exercícios são mais indicadas às pessoas com osteoporose. Pois parece que todas essas variáveis influenciam diretamente nos efeitos dos exercícios sobre o osso. Contudo, parece consensual que a atividade física regular deve fazer parte dos cuidados com a prevenção e tratamento da osteoporose.
Pesquisas mostraram que para se obter o maior potencial osteogênico através dos exercícios físicos. Os programas de treinamento devem incluir as seguintes características: exercícios específicos para os músculos cujas origens ou inserções cruzem as articulações onde se pretende ganhar osso, de curta duração e alta intensidade, dinâmicos e rápidos, com estímulos em várias direções diferentes.
A formação óssea somente ocorre se o estímulo proporcionado pelos exercícios físicos ultrapassar certo limiar, sendo capaz de produzir uma situação de carga acima do habitual para aquele indivíduo. Dessa forma, um determinado exercício pode ser osteogênico para um indivíduo sedentário ou debilitado, e não promover qualquer estímulo à formação óssea em um sujeito já treinado.
Mulheres pós-menopáusicas, com baixa DMO, quando submetidas a um treinamento específico para a osteoporose conseguiram manter ou melhorar a massa óssea. Mulheres pós-menopáusicas participaram de um programa de exercícios que incluiu exercícios de impacto, alongamentos, exercícios de força muscular e equilíbrio corporal, e ao final do estudo apresentaram uma maior DMO no colo do fêmur, quando comparadas às mulheres submetidas a terapia hormonal apenas.
Durante o treinamento contra resistência a variedade de forças impostas pelo músculo ao osso gera estímulo capaz de promover a osteogênese. Estas forças ocorrem principalmente nos sítios onde os tendões estão fixados.
Esse mecanismo promove ações como tensão, compressão e torsão, gerando sinais elétricos capazes de estimular a atividade óssea e a deposição mineral nos pontos onde houve o estímulo muscular, aumentando a DMO e possivelmente, inibindo a reabsorção óssea.
Um programa de treinamento resistido de moderada a alta intensidade (entre 70 e 90% do esforço muscular máximo), com 3 a 4 séries de 8 a 12 repetições de cada exercício, realizado de 2 a 3 vezes por semana é capaz de manter ou melhorar a DMO de coluna e quadril em mulheres na pós-menopausa.
Exercícios dinâmicos realizados de forma rápida, selecionam prioritariamente as fibras musculares tipo II A e B (fibras de contração rápida). Esses tipos de fibras musculares parecem ser os mais capazes de estimular o tecido ósseo, pois vibram em uma frequência bem maior do que as fibras musculares do tipo I. Um estudo avaliou fibras do músculo esquelético de humanos e observou que há uma correlação significativa entre as fibras musculares do tipo IIB com a DMO de quadril, em termos de área média muscular, independentemente da idade.
Segundo os autores, as fibras tipo IIB podem ter um papel importante na manutenção da qualidade óssea, o que consolida a ideia de interdependência entre músculo e osso para a saúde do esqueleto.
Em outro trabalho com mulheres osteoporóticas foi verificado que a atrofia muscular ocorre proeminentemente nas fibras musculares do tipo II, com pouco ou nenhum impacto observado nas fibras do tipo I. Essa atrofia se correlacionou à DMO, sugerindo que a severidade da sarcopenia tem um papel central na patogênese da osteoporose.
Dessa forma, o ideal seria que o treinamento físico para populações de risco para osteoporose começasse com exercícios leves e lentos, respeitando o tempo necessário de adaptação neural e musculoesquelética, e evitando lesões. Contudo, na medida em que os praticantes forem adquirindo um condicionamento físico de base, um trabalho de potência muscular (força + velocidade) deverá ser proposto.
Foi pensando assim que um grupo de pesquisadores comparou mulheres osteoporóticas pré-treinadas (58,2 anos de idade) que foram randomizadas em grupo de treinamento de força lento (ST) e rápido (PT). Ambos os grupos treinaram através dos mesmos exercícios musculares, com o mesmo número de séries (2 a 4) e repetições (4 a 12) e intensidade de esforço máximo (70 a 92,5%), duas vezes por semana por dois anos.
A única diferença foi a velocidade de execução dos movimentos, no ST as fases concêntricas e excêntrica foram feitas em 4 segundos cada uma, enquanto que no PT a fase concêntrica era feita na maior velocidade possível e a excêntrica em 4 segundos. Os resultados mostraram que após 2 anos o PT manteve a DMO do quadril e o ST perdeu massa óssea de maneira significativa nesse sítio, o que levou os autores a concluir que o treinamento de potência muscular (rápido) é mais indicado para a manutenção da massa óssea do que o de força muscular (lento).
A prática do Tai Chi Chuan, arte marcial de origem chinesa, tem sido muito estudada em relação ao seu potencial para melhorar o equilíbrio e reduzir o risco de quedas. Uma revisão sistemática que incluiu 13 estudos randomizados e controlados indicou que a atividade se mostrou eficaz em aumentar o equilíbrio de pessoas idosas, com efeitos comparáveis a outros programas de exercícios físicos. Além do mais, foi verificado que na ausência de outra atividade física, o Tai Chi Chuan foi capaz de reduzir o número de quedas na população mais idosa.
Howe et al. (2011) analisaram muitos estudos controlados e randomizados que incluíam 4.320 participantes ao todo, e verificaram que os exercícios que mais beneficiam a DMO do colo do fêmur são os exercícios resistidos, sem impacto, para membros inferiores, como a musculação.
Isso prova que não é só o impacto que estimula a massa óssea (a tensão muscular tem um papel fundamental) e é um dado muito importante quando estamos tratando de alguém que não suporta exercícios de impacto (pessoas com osteoartrite grave ou outra doença compressiva). Os mesmos autores também concluíram que para a DMO da coluna a melhor opção seria exercícios combinados (resistidos+cardiorrespiratórios+impacto).
Outros pesquisadores (Clemson L et al., 2012) investigaram o efeito de exercícios funcionais integrados à rotina das atividades de vida diária (LIFE) e contrastaram com exercícios regulares feitos fora de casa, em relação a quedas em mulheres acima de 70 anos caidoras prévias. Após um ano de intervenção, observaram uma redução na incidência de quedas de 31% no LIFE comparado ao controle, e nenhuma diferença significativa entre o grupo de exercícios estruturados em relação ao controle.
Os autores concluíram que o programa de exercícios funcionais integrado à rotina da vida diária e executado em casa se mostrou uma alternativa a ser considerada na prevenção de fraturas de pessoas idosas. Assim, sugeriram que exercícios funcionais deveriam fazer parte do foco das intervenções com atividade física, visando proteger pessoas com alto risco de queda.
Vários estudos comprovam a importância do impacto na saúde óssea. Assim, exercícios como caminhada vigorosa, trote, saltos, pliometria, todos, se realizados em uma intensidade acima do habitual para aquele indivíduo, podem contribuir não somente para manter, mas também para melhorar a massa óssea.
Por sua vez, exercícios sem impacto ou quase sem impacto, como a hidroginástica, eram tidos como não recomendados para a prevenção ou tratamento da osteoporose. Foi então que um grupo de pesquisadores da UNIFESP testou o primeiro protocolo de treinamento de força muscular na água (potência muscular) voltado para a saúde óssea.
Um grupo de mulheres pós-menopáusicas praticou hidroginástica de alta intensidade, 3 x semana por seis meses e após o estudo mostrou que elas conseguiram manter a massa óssea do fêmur (enquanto o grupo controle que nao fez as aulas perdeu osso nesse local), melhorar o equilíbrio e a força muscular, e diminuir em 44% a incidência de quedas após o protocolo.
Exercícios contraindicados
Como vimos, pessoas com osteoporose tem o osso mais frágil e são mais susceptíveis a fraturas. Assim, alguns exercícios físicos seriam contraindicados a essa população.
Em 1984, Sinaki e colaboradores estudaram mulheres pós-menopausadas, todas com osteoporose, submetidas a diferentes protocolos de treinamento físico: um grupo realizava somente extensões de coluna, outro somente flexões de coluna, um outro fazia as extensões junto com as flexões, e o último era o grupo controle sem qualquer atividade física.
Ao final de dois anos, os resultados mostraram que 16% das que fizeram exercícios de extensão de coluna e quase 90% das que realizaram exercícios de flexão de coluna tiveram novas fraturas vertebrais, o que alertou os pesquisadores para o efeito deletério das flexões de coluna para indivíduos com osteoporose.
O terceiro grupo de mulheres, que apesar das flexões também executou extensões de coluna, fraturou menos, 53%, resultado que começou a indicar que músculos extensores de coluna fortes possivelmente teriam um efeito protetor contra fraturas. A partir desse trabalho, os exercícios com flexão de coluna, principalmente os realizados com sobrecarga e velocidade (como os exercícios abdominais convencionais) foram considerados contraindicados para pessoas com fragilidade óssea.
Posteriormente, o mesmo grupo de pesquisadores (Sinakietal., 2002) avaliaram os efeitos do treinamento de força dos músculos extensores da coluna lombar em mulheres pós-menopausadas e verificaram uma significativa redução da incidência de fraturas vertebrais, mostrando que o fortalecimento dessa musculatura, além de melhorar o equilíbrio e prevenir quedas, também protege contra fraturas vertebrais.
Corroborando com esses resultados, outro trabalho mostrou que o fortalecimento dos músculos extensores da coluna reduziram significativamente a incidência de novas fraturas em pacientes submetidos a vertebroplastia (Huntoon et al., 2008).
Assim, os exercícios para o fortalecimento das costas, em especial os músculos extensores da coluna, devem ser propostos em um programa para pessoas que queiram prevenir ou tratar a osteoporose, enquanto que as flexões de coluna devem ser evitadas.
O papel do profissional de educação física
O profissional da Educação Física, para melhor atender seus alunos que objetivam prevenir ou tratar a osteoporose, deverá estudar muito sobre o tema, além de participar de congressos e eventos científicos que o atualizem sobre as mais recentes descobertas nessa área.
Além disso, antes de prescrever um plano de treinamento físico adequado, deverá investigar minuciosamente se existe a presença dos fatores de risco para a osteoporose, através de uma boa anamnese.
Também cabe ao profissional orientar seu aluno a procurar outros profissionais da saúde, como médicos (endocrinologista, de preferência), fisioterapeutas (em casos mais graves da doença) e nutricionistas, já que a ingestão adequada de cálcio (principal mineral formador do osso) e a correta síntese de vitamina D (responsável por absorver o cálcio no intestino e colocá-lo disponível na circulação) são fundamentais para a saúde óssea.
A suplementação com cálcio e vitamina D atua como uma forma de prevenção da osteoporose também por uma via indireta, a melhoria da força muscular. Moreira-Pfrimer e colaboradores investigaram os efeitos de 6 meses de suplementação com cálcio e vitamina D (3.600 UI/ dia de colecalciferol) em idosos institucionalizados deficientes dessa vitamina e verificaram que a correção dos níveis séricos da 25(OH)D levou a uma melhora de 16,4% da força dos músculos flexores do quadril e de 24,6% na força dos extensores do joelho, sem qualquer prática de exercícios físicos, enquanto o grupo placebo não apresentou nenhuma melhora.
Igualmente, outros autores evidenciam que a suplementação com doses efetivas de vitamina D (mínimo de 700-1000 UI/dia) que elevem os níveis séricos da 25(OH)D para valores entre 60 e 95 nmol/L, parecem ser efetivas em melhorar a função muscular em idosos. Assim, músculos mais fortes podem gerar uma maior tensão muscular mais intensa na junção tendão-osso e desencadear o processo de formação de osso novo (Hingorjoetal., 2008).
Cuidados e restrições
O grande problema da osteoporose são as fraturas ósseas. Assim, o primeiro grande cuidado a se ter com um portador de osteoporose seria poupá-lo das situações que levem as fraturas: evitar flexões de coluna, trocar o piso escorregadio da casa por um outro antiderrapante, evitar tapetes e fios soltos dentro de casa, colocar uma luz noturna para que ao se levantar o idoso enxergue o caminho até o banheiro e orientar para que o indivíduo faça correção visual com um oftalmologista se for o caso.
Outra forma de cuidar de um osso frágil para que ele não se quebre após uma queda é propondo exercícios adequados para esse fim. Uma revisão sistemática (Gregg et al., 2000) que incluiu estudos randomizados sobre os efeitos da atividade física e a incidência de quedas, além de estudos de caso-controle e coortes sobre a associação da atividade física com fraturas osteoporóticas, mostrou que os exercícios, particularmente os que envolvem o equilíbrio corporal e a força muscular de membros inferiores podem reduzir o risco de quedas. Esse trabalho aponta evidências consistentes que a atividade física está associada a uma redução de 20 a 40% no risco de fraturas do quadril em pessoas sedentárias.
Outros cuidados seriam fazer exercícios abdominais sem as flexões de coluna, para tanto o indivíduo estaria deitado em decúbito dorsal realizando os diversos tipos de abdominais “infra”, com semiflexões de quadril e coluna alinhada.
Outra forma de trabalhar os abdominais com osteoporóticos seria com os exercícios estabilizadores do tronco (abdominais em isometria e coluna reta) além dos trabalhos com expiração forçada e tronco alinhado.
Ademais, evitar pisos escorregadios, manter uma postura ereta durante as atividades de vida diária, fazer a ingestão correta de cálcio e vitamina D e exercícios adequados seriam as estratégias de cuidados específicos para pessoas com fragilidade óssea.
Conclusão
Como vimos, a osteoporose é uma doença do metabolismo ósseo, mais comum em idosos, porém passível de acometer crianças e adultos. A grande saída para se evitar a doença é a tríade: cálcio + vitamina D + exercícios físicos adequados. O tratamento para a doença é sempre multidisciplinar, envolvendo o profissional da Educação Física e outros profissionais da saúde, como médicos, fisioterapeutas e nutricionistas.
Antes de propor um plano de exercícios físicos para o osteoporótico, deve-se fazer uma boa anamnese a procura dos fatores de risco da doença. Os exercícios físicos mais indicados são aqueles com impacto (caminhada, trote e corrida), que envolvam tensão muscular (ginástica localizada, musculação, treino funcional com elástico, hidroginástica resistida) e que incluam exercícios de flexibilidade, propriocepção e equilíbrio, visando evitar as quedas e as fraturas.
Referências
-
Bono, C.M.; Einhorn, T.A. Overview of osteoporosis: pathophysiology and determinants of bone strength. Eur Spine J. 12(Suppl2):S90-6, 2003.
-
Turner, C.H.; Robling, A.G. Mechanisms by which exercise improves bone strength. J Bone Miner Metab.; 23:16-22, 2005.
-
Bergström, I.; Landgren, B.M.; Brinck, J.; Freyschuss, B. Physical training preserves bone mineral density in postmenopausal women with forearm fractures and low bone mineral density. Osteoporosis Int. 19(2):177-83, 2008.
-
Borer, K.T. Physical activity in the prevention and amelioration of osteoporosis in women: interaction of mechanical, hormonal and dietary factors. Sports Med. 35(9):779-830, 2005.
-
Kemmler, W.;Lauber, D.; Weineck, J.; Hensen, J.; Kalender, W.; Engelke, K. Benefits of 2years of intenseexercise on bonedensity, physicalfitness, and bloodlipids in earlypostmenopausalosteopenicwomen: results of the Erlangen Fitness Osteoporosis Prevention Study (EFOPS). Arch Intern Med. May 24;164(10):1084-91, 2004.
-
Going, S.; Lohman, T.; Houtkooper, L.; Metcalfe, L.; Flint-Wagner, H.; Blew, R. et al. Effects of exercise on bone mineral density in calcium-replete postmenopausal women with and without hormone replacement therapy. Osteoporos Int. 14:637-43, 2003.
-
Menkes, A.; Mazel, S.; Redmond, R.A.; Koffler, K.; Libanati, C.R.; Gundberg, C.M. et al. Strength training increases regional bone mineral density and bone remodeling in middle-aged and older men. J Appl Physiol. 74(5):2478-84, 1993.
-
Andreoli A, Monteleone M, Van Loan M, Promenzio L, Tarantino U, De Lorenzo A (2001) Effects of different sports on bone density and muscle mass in highly trained athletes. Med Sci Sports Exerc 33:507-11
-
Zehnacker, C.H.; Bemis-Dougherty, A. Effect of weighted exercises on bone mineral density in post menopausal women a systematic review. J GeriatrPhysTher. 30(2):79-88, 2007.
-
Turner, C.H. Three rules for bone adaptation to mechanical stimuli. Bone. 23: 399–407, 1998.
-
Cheung WH, Lee WS, Qin L, Tang N, Hung VW, Leung KS. Type IIB human skeletal muscle fibers positively correlate with bone mineral density irrespective to age. Chinese Medical Journal. 123(21):3009-3014, 2010.
-
Terracciano, C.; Celi, M.; Lecce, D.; Baldi, J.; Rastelli, E.; Lena, E.; Massa, R.; Tarantino, U. Differentialfeatures of musclefiberatrophy in osteoporosis and osteoarthritis. Osteoporos Int. Apr 26, 2012
-
Stengel, S.V.; Kemmler, W.; Kalender, W.A.; Engelke, K.; Lauber, D. Differential effects of strength versus power training on bone mineral density in postmenopausal women: a 2-year longitudinal study. Br J Sports Med. 41:649-55, 2007.
-
Leung, D.P.;Chan, C.K.; Tsang, H.W.; Tsang, W.W.; Jones, A.Y. Tai chi as an intervention to improve balance and reduce falls in older adults: A systematic and meta-analytical review. AlternTher Health Med. Jan-Feb;17(1):40-8, 2011.
-
Howe, T.E.; Shea, B.; Dawson, L.J.; Downie, F.; Murray, A.; Ross, C.; Harbour, R.T.; Caldwell, L.M.; Creed, G. Exercise for preventing and treating osteoporosis in postmenopausal women. Cochrane Database Syst Rev. Jul:6;7, 2011.
-
Moreira LDF, Fronza FC,Dos Santos RN, Teixeira LR, Kruel LF, Lazaretti-Castro M. High-intensity aquatic exercises (HydrOS) improve physical function and reduce falls among postmenopausal women.Menopause. 2013 Oct;20(10):1012-9.
-
Sinaki M, Mikkelsen BA. Postmenopausal spinal osteoporosis: flexion versus extension exercises. Arch Phys Med Rehabi. 1984; Oct;65(10):593-6.1984
-
Sinaki M, Itoi E, Wahner HW, Wollan P, Gelzcer R, Mullan BP, Collins DA, Hodgson SF. Stronger back muscles reduce the incidence of vertebral fractures: a prospective 10 year follow-up of postmenopausal women. Bone 2002; Jun;30(6):836-41.
-
Huntoon, E.A.; Schmidt, C.K.; Sinaki, M. Significantly fewer re-fractures after vertebroplasty in patients who engage in back-extensorstrengthening exercises. MayoClin Proc. 83(1):54-7, 2008.
-
Moreira-Pfrimer LD, Pedrosa MA, Teixeira L, Lazaretti-Castro M. Treatment of Vitamin D Deficiency Increases Lower Limb Muscle Strength in Institutionalized Older People Independently of Regular Physical Activity: A Randomized Double-Blind Controlled Trial. Ann NutrMetab 2009;54:291–300.
-
Hingorjo,R.;Syed, S.; Qureshi, M.A. Role of exercise in osteoporosis prevention–current concepts. J Pak Med Assoc. Feb;58(2):78-81, 2008.
-
Gregg, E.W.; Pereira, M.A.;Caspersen, C.J. Physical activity, falls, and fractures among older adults: a review of the epidemiologic evidence. J Am Geriatr Soc. Aug;48(8):883-93, 2000.




Boa tarde!
prezados,
Gostaria de agradecer pela contribuição ao conhecimento no que tange o artigo acima. Sou valcy Arruda, licenciado em educação física, atualmente cursando o bacharel, e gostei muito da simplicidade e clareza do artigo.
Desde já grato,
valcy arruda nistaldo
prednisolone 5mg tablet – gabapentin 600mg oral usa viagra sales
lasix 40mg tablet – order doxycycline 200mg generic generic ivermectin for humans
hydroxychloroquine 200mg generic – cheap baricitinib baricitinib 2mg over the counter
order metformin without prescription – order norvasc 10mg online cheap buy amlodipine 5mg pill
lisinopril ca – omeprazole 10mg tablet cost atenolol 100mg
vardenafil price – order clomid 100mg for sale clomid 50mg pill
order ventolin – slots games free purchase dapoxetine without prescription
oral synthroid – clarinex 5mg uk generic plaquenil
tadalafil dosage – sildenafil for sale sildenafil otc